L’artrosi: un nemico silenzioso
Indice articolo
Quando i movimenti diventano un dolore
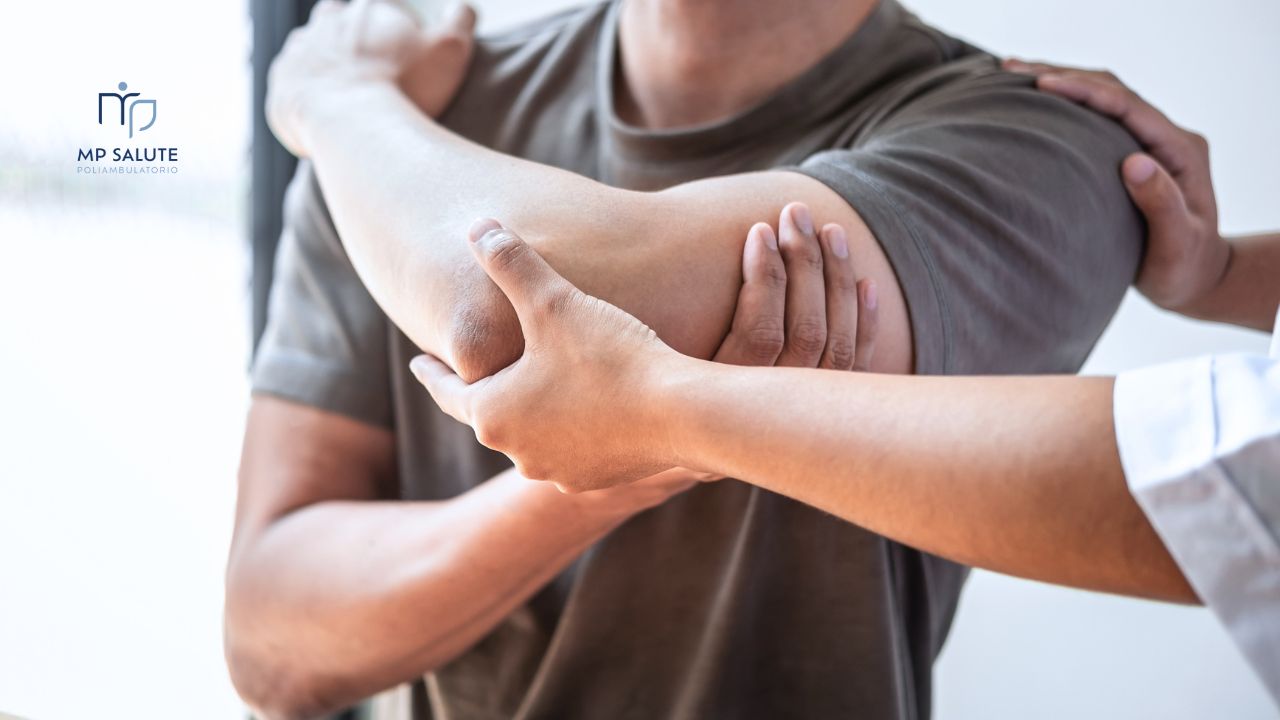
L’artrosi, nota anche come osteoartrite o osteoartrosi, è una delle malattie croniche più diffuse, soprattutto con l’avanzare dell’età. È un “nemico silenzioso” perché spesso inizia in modo subdolo, con lievi rigidità mattutine o un indolenzimento che tendiamo a ignorare, attribuendolo alla stanchezza o all’età. In realtà, l’artrosi è una patologia degenerativa e progressiva che colpisce le articolazioni, compromettendo la qualità di vita e la nostra libertà di movimento.
Capire esattamente cos’è l’artrosi, quali sono le sue cause principali e quali strategie terapeutiche esistono è il primo passo per non subire passivamente questa condizione, ma affrontarla con cognizione e fiducia.
Cos’è l’artrosi e come funziona l’usura articolare
L’artrosi è essenzialmente una malattia da usura che interessa la cartilagine articolare.
Il ruolo della cartilagine: Immagina la cartilagine come un cuscinetto ammortizzatore liscio ed elastico che riveste le estremità delle ossa all’interno di un’articolazione (come il ginocchio, l’anca o le mani). Il suo compito è ridurre l’attrito e assorbire gli urti durante il movimento.
Il processo degenerativo: Nell’artrosi, questo cuscinetto si assottiglia progressivamente, si fessura e si deteriora. Quando la cartilagine scompare, l’osso sottostante reagisce ispessendosi e sviluppando piccole escrescenze chiamate osteofiti (o “becchi ossei”). A questo punto, le ossa sfregano direttamente tra loro, causando dolore, infiammazione e limitazione del movimento.
A differenza dell’artrite (che è una malattia infiammatoria autoimmune), l’artrosi è primariamente degenerativa, anche se l’infiammazione è spesso una conseguenza del danno meccanico.
Le cause e i fattori di rischio: chi colpisce?
L’artrosi è una malattia multifattoriale, il che significa che è causata da una combinazione di elementi genetici, meccanici e ambientali.
Fattori Non Modificabili (Sui Quali Non Possiamo Intervenire):
- Età Avanzata: È il fattore di rischio principale. Dopo i 50 anni, il rischio aumenta esponenzialmente poiché la capacità della cartilagine di auto-ripararsi diminuisce.
- Fattori Genetici e Familiarità: Avere parenti stretti affetti da artrosi aumenta la probabilità di svilupparla.
- Sesso: Le donne, soprattutto dopo la menopausa, sono più colpite, in parte a causa dei cambiamenti ormonali.
Fattori Modificabili (Sui Quali Possiamo Intervenire):
- Sovrappeso e Obesità: Aumentano il carico sulle articolazioni portanti (ginocchia, anche e colonna vertebrale), accelerando l’usura della cartilagine.
- Traumi Articolari Precedenti: Fratture, lussazioni, o lesioni legamentose (come la rottura del menisco o del legamento crociato) possono alterare la meccanica dell’articolazione, favorendo l’artrosi post-traumatica.
- Sovraccarico Funzionale o Posturale: Attività lavorative che richiedono sollevamento pesi o movimenti ripetitivi, o alterazioni della postura (es. piede piatto o cavo), possono usurare precocemente alcune articolazioni.
Sintomi: come riconoscere l’artrosi
Il sintomo più comune dell’artrosi è il dolore, ma ci sono altri segnali chiave da non sottovalutare.
- Dolore Meccanico: Il dolore peggiora con il movimento, l’uso dell’articolazione e lo sforzo. Tende a diminuire con il riposo.
- Rigidità Mattutina Breve: Le articolazioni sono rigide appena ci si sveglia o dopo periodi di inattività, ma questa rigidità scompare generalmente entro 30 minuti (a differenza dell’artrite, dove è più prolungata).
- Limitazione del Movimento: Con l’avanzare della malattia, l’articolazione perde progressivamente la sua piena capacità di movimento.
- Crepitii o Scricchiolii: Si avvertono rumori o sensazioni di sfregamento all’interno dell’articolazione durante il movimento.
- Tumefazione (Gonfiore): Nelle fasi acute, l’articolazione può gonfiarsi a causa dell’infiammazione.
Le sedi più colpite: L’artrosi si manifesta più frequentemente nelle articolazioni sottoposte a maggiore stress:
- Ginocchio (Gonoartrosi)
- Anca (Coxartrosi)
- Colonna Vertebrale (Spondiloartrosi)
- Mani e Piedi (soprattutto le articolazioni alla base del pollice e dell’alluce).
Trattamenti e Strategie
Sebbene l’artrosi sia una condizione cronica e irreversibile, le opzioni terapeutiche sono numerose e mirano a due obiettivi principali: alleviare il dolore e migliorare la funzionalità articolare.
1. L’approccio conservativo (Non Chirurgico)
La maggior parte dei pazienti può gestire l’artrosi con successo attraverso strategie non invasive:
- Terapia Fisica e Rieducazione: La fisioterapia è cruciale. Esercizi mirati rafforzano i muscoli che circondano l’articolazione, stabilizzandola e riducendo il carico sulla cartilagine. Mantenere l’articolazione in movimento (senza sovraccaricarla) previene l’irrigidimento.
- Controllo del Peso: Per le articolazioni portanti, perdere anche solo pochi chili può ridurre drasticamente la pressione e rallentare la progressione della malattia.
- Farmaci Antinfiammatori e Antidolorifici: Utilizzati per gestire il dolore e l’infiammazione, sotto stretto controllo medico.
- Infiltrazioni: L’iniezione di acido ialuronico (viscosupplementazione) direttamente nell’articolazione migliora la lubrificazione, agendo come un “olio” per le giunture usurate.
- Integratori: Condroprotettori come la glucosamina e la condroitina possono offrire un supporto, anche se l’efficacia varia da individuo a individuo.
2. La terapia rigenerativa
Negli ultimi anni, la medicina rigenerativa ha aperto nuove frontiere per il trattamento dell’artrosi in fase iniziale o moderata:
- PRP (Plasma Ricco di Piastrine): Si tratta di un concentrato di fattori di crescita ricavato dal sangue del paziente stesso, iniettato nell’articolazione per stimolare i processi di riparazione e ridurre l’infiammazione.
3. Il trattamento chirurgico (Quando Necessario)
Quando il dolore è insopportabile e la limitazione funzionale compromette seriamente l’autonomia del paziente, la chirurgia diventa la soluzione più efficace.
- Protesi Articolare (Artroplastica): L’intervento più risolutivo per l’artrosi grave dell’anca o del ginocchio. Consiste nel sostituire le superfici articolari usurate con componenti artificiali (protesi) in metallo o ceramica. Oggi le tecniche chirurgiche e i materiali sono altamente evoluti, garantendo un rapido recupero e una lunga durata della protesi.
Vivere bene con l’artrosi
L’artrosi è gestibile. La chiave è l’azione preventiva e tempestiva. Non aspettare che il dolore sia insopportabile per consultare uno specialista. L’ortopedico e il fisiatra sono le figure centrali per una diagnosi accurata (spesso supportata da radiografie) e per impostare un piano di trattamento personalizzato.
Il messaggio finale è di speranza e proattività: mantenere un peso sano, fare esercizio fisico a basso impatto (nuoto, bicicletta, camminata), e agire subito ai primi segnali di dolore sono le strategie che ti permetteranno di rallentare la progressione dell’artrosi e di conservare, il più a lungo possibile, la gioia di muoverti liberamente.
Non lasciare che l’artrosi ti ferma
Il tuo corpo merita di muoversi senza dolore. Non accettare che la rigidità e il dolore siano semplicemente una parte inevitabile dell’invecchiamento.
Affrontare l’artrosi in tempo significa non solo alleviare i sintomi attuali, ma salvaguardare la tua mobilità futura. I nostri specialisti in ortopedia e fisiatria sono esperti nella diagnosi precoce dell’artrosi e nell’utilizzo delle terapie più avanzate – dai trattamenti conservativi alle infiltrazioni di nuova generazione.
Prenditi cura delle tue articolazioni oggi stesso.
Categoria articolo: Ortopedia
Categoria Articolo
Altri Articoli
Leggi articolo
Leggi articolo
Leggi articolo
Leggi articolo
Leggi articolo
Leggi articolo
Articoli Simili
Leggi articolo
Leggi articolo
Leggi articolo
Leggi articolo